
Comme tout être vivant, le chat peut souffrir de diverses maladies au cours de sa vie. Certaines, appelées zoonoses, sont même transmissibles à l’Homme. Si ces zoonoses sont très souvent bénignes, certaines en revanche peuvent avoir des conséquences dramatiques.
Pour que la vie avec un chat ne vire pas au cauchemar, il est donc important de savoir reconnaître ces maladies et comment réagir le cas échéant, mais aussi et surtout d’être en mesure de les prévenir.

Une zoonose est une maladie animale présentant la particularité d’être transmissible à l’Homme, et vice-versa. Bien évidemment, toutes les maladies dont peuvent souffrir les animaux en général – et les chats en particulier - ne sont pas dans ce cas, loin de là. Seule une partie d’entre elles peuvent attaquer un organisme humain, de même que seules quelques maladies humaines peuvent affecter un animal. Les zoonoses sont donc plutôt l’exception que la règle.
Leurs origines possibles sont au nombre de trois : les virus, les bactéries, et les parasites. Leurs conséquences peuvent être dramatiques comme tout à fait bénignes.
Dans la grande majorité des cas de transmission à l’Homme, ces maladies sont propagées par des morsures, des griffures, des léchages, ou par un simple contact direct ou indirect avec le chat ou ses excréments.
Il est important d’avoir une bonne connaissance de ces maladies, non seulement afin d’en prémunir votre compagnon et d’y faire face s’il vient à les contracter, mais aussi pour protéger votre santé ainsi que celle de toutes les personnes susceptibles d’entrer en contact avec votre chat.

Bien que la rage n’existe plus en France, en Belgique et en Suisse, elle représente un risque si grave qu’il faut tout de même la citer. En effet, elle cause chaque année dans le monde plus de 70.000 morts, et l’importation de chats depuis l’étranger constitue un risque non-négligeable de réintroduction de la rage dans des pays où elle est éradiquée. Même si le coupable de la transmission de la rage à l’Homme est souvent le chien, il est aussi possible que le chat soit un vecteur de contamination.
La cause de la rage est un virus de la famille des rhabdoviridae, qui se transmet surtout par morsure ou, plus rarement, par griffure profonde. Le risque d’infection par morsure est plus élevé que par griffure, car le virus est présent en grande quantité dans la salive de l’animal malade. Si un chat est infecté par la rage, c’est qu’il a lui-même été mordu par un animal porteur de la maladie. L’agent pathogène pénètre par la plaie, contamine les glandes salivaires et s’attaque au cerveau en perturbant les neurones, notamment ceux qui sont responsables de l’activité cardiaque et respiratoire. Cette maladie est mortelle dans plus de 99% des cas, chez l’animal comme chez l’Homme. Seule une poignée de personnes dans le monde ont survécu à la rage.
En France, il existe un vaccin du chat contre la rage, qui n’est obligatoire que lorsqu’un chat originaire de l’étranger (y compris un autre pays de l’Union Européenne) est introduit en France ou lorsqu’un chat français rentre de voyage à l’étranger ou de Guyane. En cas de morsure d’une personne par un chat, son propriétaire est tenu de le présenter à un vétérinaire, qui le gardera en observation pendant 15 jours, afin de déterminer s’il est rabique ou non. En effet, même si le chat paraît sain au moment de la morsure, il peut être porteur de la maladie qui peut lui avoir été transmise auparavant, sans pour autant d'être manifestée jusqu'à présent.

La période d’incubation de la rage chez le chat est de 15 à 30 jours, voire exceptionnellement jusqu’à 45 jours. Autrement dit, dans l’hypothèse – néanmoins peu probable – où un chat serait mordu par un animal contaminé, il ne montrera des signes de maladie qu’au plus tôt deux semaines après. Par conséquent, si votre chat est victime d’une morsure ou d’une griffure, soyez très prudent pendant le mois qui suit. S’il montre certains des symptômes de rage, amenez-le immédiatement chez le vétérinaire.
Si un chat est attaqué par la rage, celle-ci peut se manifester de deux manières : la rage dite « furieuse » ou la rage dite « muette ». Dans le premier cas de figure, qui ne concerne qu’un chat infecté sur cinq, l’animal devient agressif, bave excessivement, est toujours excité, et réagit exagérément à toute stimulation. Les miaulements peuvent également changer. Il aura ensuite du mal à se déplacer, et sera progressivement paralysé. La mort survient 4 à 5 jours seulement après le début des symptômes. Dans le second cas de figure, celui de la rage dite « muette », les symptômes sont moins typiques. Le chat salive également beaucoup, mais la paralysie n’attaque souvent que sa mâchoire. Néanmoins, il meurt aussi en quelques jours. Dans les deux cas, il est également possible d’observer une perte d’appétit du chat et une déglutition difficile, voire impossible.

Chez l’Homme, la phase d’incubation de la rage est de quelques jours à quelques mois après la morsure ou la griffure, voire même un an.
Dans un premier temps, la personne contaminée présente une difficulté à avaler et des troubles neuropsychiatriques, comme de l’agitation, de l’anxiété ou de la peur. Peuvent suivre de l’hydrophobie, des vomissements, une forte fièvre, un grand état de fatigue, une salivation excessive et des convulsions. Après quelques jours, la personne infectée devient paralysée, puis tombe dans le coma et meurt, le plus souvent par arrêt respiratoire.

Les Toxocara cati sont des vers ronds, longs de 3 à 10 centimètres, qui parasitent les intestins des chats. Le chat devient hôte de ces vers par ingestion d’une forme viable ou embryonnaire du parasite, ou lors de l'allaitement d'une chatte infestée. De fait, les chiots et les chatons en sont souvent porteurs, en raison de la faiblesse de leur système immunitaire. Une transmission aux chatons dès la gestation de la chatte est même possible.
Une fois dans l’intestin, les œufs ingérés éclosent et se développent en larves. Ces dernières mettent environ deux semaines pour arriver à maturité, c’est-à-dire devenir des vers adultes capables de se reproduire, et restent viables pendant plusieurs mois. Ces vers adultes traversent la paroi intestinale du chat et se dirigent dans le foie, le cœur et les poumons, où commence une hypobiose, c’est-à-dire une phase de léthargie pendant laquelle ils attendent des conditions favorables – par exemple les chaleurs de la chatte – pour se réactiver). Par ailleurs, ils sont capables de se reproduire dans l’organisme des chats, raison pour laquelle on retrouve des œufs dans leurs selles. En effet, les chats sont ce qu’on appelle des hôtes définitifs, c’est-à-dire que le parasite peut compléter son cycle de vie dans son organisme.
Pour traiter un animal atteint de toxocarose, le mieux est de le vermifuger. Au demeurant, il est de toute façon conseillé de vermifuger son chat de manière préventive au moins 4 fois par an. Cela vaut particulièrement s’il y a un grand risque qu’il soit infesté, par exemple parce qu’il passe beaucoup de temps en extérieur. et aura aussi comme conséquence d’éviter une transmission à d’autres animaux et à l’Homme. A défaut de vermifuge préventif, et sachant qu’il est rare que le chat présente des symptômes de la maladie, il est possible de faire effectuer à intervalle régulier des dépistages, en faisant examiner ses excréments ou en pratiquant un examen sérologique. Là aussi, cela est particulièrement pertinent si votre chat est souvent à l’extérieur, chasse, ou est en contact avec d’autres animaux qui pourraient être infestés.

La transmission de la toxocarose à l’Homme se fait par voie oro-fécale, ce qui signifie que pour être contaminé, il doit ingérer les œufs du parasite qui se trouvent dans les excréments du chat. Chez l’Homme, qui est un hôte accidentel et non pas définitif, les larves ne deviennent pas adultes, et ne se reproduisent donc pas. Cependant, elles peuvent migrer dans le foie, les poumons, les viscères et même les yeux ou le cerveau, où elles peuvent rester viables pendant des années.
Les enfants sont plus touchés que les adultes, en raison de leur habitude de mettre leurs mains dans la bouche et de leurs parties de jeu à l’extérieur, notamment dans les bacs à sable et les jardins. Les adultes peuvent toutefois aussi être infestés, notamment pendant le jardinage ou le nettoyage de la litière d'un chat.
Pour éviter la transmission, il est donc conseillé d’avoir une bonne hygiène et de se laver les mains consciencieusement et régulièrement, surtout après avoir été en contact avec des excréments de chat, avoir nettoyé la litière, caressé un chat, avoir jardiné ou joué à l’extérieur, et de façon générale avant chaque repas. Il faut également bien cuire la viande, qui peut provenir d’un autre animal infesté par ce ver parasite (par exemple, les bovins et le gibier peuvent être des hôtes accidentels, c’est-à-dire que les larves ne se reproduisent pas mais migrent dans les tissus, comme chez l’Homme), et bien laver les fruits et légumes.
La toxocarose peut se manifester par des vomissements, une baisse de l’appétit, ou, chez les chatons, une faiblesse dans le processus de croissance. Les individus hôtes du parasite peuvent également présenter des douleurs intestinales ou de la diarrhée. Enfin, si les vers parasites migrent dans les voies respiratoires, il est aussi possible de constater une toux du chat. Ces symptômes se manifestent surtout si l’infestation est grave.
En revanche, si le chat est traité rapidement et n’est donc porteur que d’une faible quantité de vers, il est possible qu’il ne montre aucun symptôme, si ce n’est la présence d’œufs dans ses excréments.
Pour traiter un chat victime de toxocarose, il faut le vermifuger. Pour cela, le vétérinaire prescrit en général soit une pâte orale si le chat est jeune, soit des comprimés. Ce traitement permet d’éradiquer à la fois les vers et les œufs de l’organisme, et donc d’empêcher la transmission de ce parasite à d’autres mammifères, dont l’Homme. Il se peut toutefois que des larves ou des œufs résistent au premier traitement ; dans ce cas, il faut le répéter.

Chez l’Homme, les larves de ce ver parasite ne pouvant pas finir leur cycle et se reproduire, il se peut qu’aucun symptôme ne se manifeste. Cependant, elles peuvent migrer dans divers organes, ce qui peut entraîner des complications, comme de la fièvre, des myalgies, des éruptions cutanées, voire, dans des cas rares, des convulsions. Si les larves se rendent dans l’œil, il est même possible d’observer une baisse ou une perte de la vue, qui peut devenir définitive si aucun traitement n’est entrepris à temps.
Puisque le ver ne peut pas se reproduire chez l’Homme, une guérison spontanée est fort possible. Ce processus est toutefois très long (plusieurs mois, voire plus d’un an), car les larves sont coriaces. Par ailleurs, pour qu’une telle guérison ait lieu, il faut bien sûr qu’aucune nouvelle infestation n’ait lieu dans l’intervalle.
Des traitements contre la toxocarose chez l’Homme existent également : il s’agit d’anti-inflammatoires et d’antiparasitaires. Cela dit, les médicaments appropriés sont peu nombreux, et leur efficacité n’est pas encore établie. Si les larves ont atteint l’œil, un traitement à base de stéroïdes peut s’avérer plus efficace. Néanmoins, si l’atteinte à l’œil a été durable (plus de 4 semaines), la seule solution semble être une opération de chirurgie au cours de laquelle le médecin procède à l’ablation de tout ou partie du corps vitré de l’œil, pour retirer les parasites et redonner au patient une vue claire.
La toxoplasmose est causée par le parasite Toxoplasma gondii. Comme dans le cas de la toxocarose, le chat peut en être l’hôte définitif, ce qui signifie que le parasite peut prospérer dans son organisme. En revanche, il ne s’agit ici pas de vers, mais de parasites intracellulaires qui ne sont donc pas visibles à l’œil nu. Le plus souvent, le chat devient infesté en mangeant une proie elle-même porteuse du parasite ou en buvant de l’eau contaminée, voire en ingérant des selles d’un autre animal infesté. Il n’existe pas de vaccin contre cette maladie.

La transmission de la toxoplasmose à l’Homme se fait par voie oro-fécale. Pour être contaminé, il faut donc ingérer des précurseurs de parasite, qui se trouvent dans les excréments du chat malade. Cependant, les parasites ne peuvent pas se transmettre par des fèces fraîches. En effet, ne sont présents dans les excréments récents que des oocystes (sortes d’œufs), qui ne sont pas encore pathogènes. Ils ne deviennent pathogènes qu’après au minimum 24 heures.
Par conséquent, en cas d'infestation de votre animal, il est recommandé de nettoyer la litière du chat avec des gants tous les jours, de manière à limiter les risques de transmission, même s’ils sont relativement faibles.
Le parasite peut uniquement se reproduire de manière sexuée chez le chat (d’où la présence d’oocystes dans ses selles), mais pas chez l’Homme, chez qui seule une reproduction asexuée est possible, si bien qu’aucun œuf n’est créé. De ce fait, une transmission entre humains est impossible. Toutefois, chez l’Homme comme chez le chat, à défaut de traitement, les parasites peuvent rester viables pendant des années, parfois même jusqu’à la mort de l’hôte. Ils restent alors en dormance dans des kystes, sans causer de symptômes.

Dans à peu près 60% des cas, le chat infesté par la toxoplasmose ne montre aucun symptôme, car son système immunitaire crée des anticorps pour combattre le parasite. En quelque sorte, il accueille alors le parasite, mais rejette ses œufs dans ses excréments pendant environ 3 semaines. Au cours de cette période, son organisme n’a pas encore développé une immunité suffisante. Puis la réponse immunitaire du chat se renforce, si bien que le parasite devient dormant et cesse de pondre, ce qui fait disparaître les œufs des excréments. Pour autant, il est toujours présent, et susceptible de se réactiver si le système immunitaire faiblit. En attendant, tant que le système immunitaire du chat est efficace, il reste en dormance au sein de kystes dans lesquels il est repoussé par les défenses immunitaires. Cette situation peut durer des années, ces parasites étant très tenaces.
Dans les cas où des symptômes se manifestent, ce ne sont en général qu’une légère fièvre et de la fatigue.
En revanche, si le chat présente une faiblesse immunitaire (qui peut être causée par un trouble congénital, ou bien une maladie comme le sida (FIV) ou la leucose du chat), il se peut que la maladie crée des kystes dans ses muscles et son cerveau, ce qui peut engendrer des complications telles qu’une pneumonie ou une pancréatite, ainsi que des troubles neurologiques, oculaires et cardiaques. En outre, chez la chatte en gestation, la contamination peut entraîner des problèmes chez les chatons (séquelles du système nerveux, troubles locomoteurs ou de la vision…), voire des fausses couches.
Dans tous les cas, une fois le chat débarrassé des parasites à l'aide d'un traitement antibiotique approprié, il est immunisé contre toute contamination postérieure grâce aux anticorps créés lors de la première infestation.

Le plus souvent, une personne contaminée par la toxoplasmose ne présente aucun symptôme, car le parasite est dormant. En effet, les larves, attaquées par le système immunitaire, migrent depuis le système digestif et causent des kystes dans les poumons, le cerveau, les cellules musculaires ou les yeux, dans lesquels elles restent en dormance jusqu’à une éventuelle réactivation de la maladie.
Ces kystes peuvent persister durant des années sans causer le moindre symptôme. Cependant, dans des cas isolés où la maladie est réactivée par un affaiblissement du système immunitaire, elle peut entraîner un syndrome mononucléosique (apparition de cellules n’ayant qu’un seul noyau dans le sang, ce qui peut déclencher de la fièvre, des angines, des éruptions cutanées et de la fatigue) ou des adénopathies généralisées (grossissement des ganglions lymphatiques).
En revanche, si la personne touchée a un système immunitaire très affaibli, par exemple à cause d’une longue période de fatigue ou de stress, d’une ablation de la rate (qui rend l’organisme plus sensible aux infections bactériennes) ou encore d’une maladie qui affaiblit les défenses immunitaires (comme une grosse grippe, le diabète, une maladie rénale ou encore le SIDA), l’infection peut être beaucoup plus sévère. Les femmes enceintes sont les plus à risque, car le parasite peut causer des déficiences congénitales chez le bébé, voire une fausse couche.

La bartonellose, ou maladie des griffes du chat, est une maladie courante (environ 5 cas pour 100.000 personnes chaque année en France) mais souvent bénigne.
Elle est causée par la bactérie Bartonella henselae. Ce sont les puces qui sont à l’origine de sa transmission, lorsqu'elles mordent un chat porteur de la maladie et ingèrent ainsi la bactérie. En effet, elles la répandent ensuite sur le pelage d’un autre chat par leurs déjections. En faisant sa toilette et en se grattant, celui-ci diffuse la bactérie sur ses griffes et dans sa gueule.

La transmission à l’Homme de la bactérie se fait surtout par griffure du chat, mais peut aussi se produire via une morsure ou le léchage d’une plaie. Il est même possible d’être contaminé simplement en se frottant les yeux après avoir caressé un chat malade. Enfin, il peut arriver que la maladie se transmette directement par les puces, si elles sont contaminées et piquent une personne en contact avec l'animal porteur.
Il est possible de prévenir la transmission à l’Homme de la maladie des griffes du chat en faisant montre de rigueur dans le traitement contre les puces et en adoptant un comportement visant à minimiser les risques de griffures et morsures.

Cette maladie touche un très grand nombre de chats. Ainsi, aux États-Unis, il est estimé qu’environ 50% des chats ont des anticorps contre cette bactérie, c’est-à-dire l’auraient déjà contractée.
Cela dit, la plupart du temps, les chats sont porteurs sains de la bactérie et ne présentent aucun symptôme. Mais même lorsqu'ils en manifestent, il demeure difficile d‘identifier la maladie. En effet, les symptômes de la maladie des griffes du chat les plus communs sont une fièvre qui dure quelques jours, une léthargie et une inflammation des ganglions lymphatiques. Or il s’agit là de symptômes courants, qu’il est possible d’associer à de nombreuses autres maladies.

En cas de transmission à l’Homme, une papule de quelques millimètres peut apparaître à l’endroit de la plaie après une période d’incubation d’environ une à deux semaines. Par la suite, des symptômes tels que de la fièvre, de la fatigue, des maux de tête, des douleurs musculaires et une adénopathie régionale peuvent se manifester. En outre, si la personne s’est frotté les yeux après avoir caressé un chat porteur de la maladie, une conjonctivite peut se déclarer.
Cela dit, la maladie des griffes du chat est presque toujours bénigne chez l’Homme, et régresse d’elle-même en un à quatre mois. Elle n’entraîne que rarement des complications, cela concernant avant tout des personnes dont le système immunitaire est faible. Ces complications peuvent être des symptômes au cœur (comme par exemple une endocardite), aux poumons (telle une pneumonie) et des troubles neurologiques (convulsions, amnésie, atteinte aux nerfs…).
La chlamydiose est une maladie infectieuse causée par une bactérie : Chlamydophila felis. Même si elle concerne essentiellement les chats, elle peut aussi passer à d'autres espèces, notamment les humains. Les cas de transmission du chat à l'Homme sont toutefois très rares, et touchent surtout les personnes souffrant d'immunodépression et/ou étant en contacts fréquents avec des chats.

Chez le chat, la chlamydiose se traduit surtout par des symptômes oculaires, notamment une conjonctivite qui commence par toucher seulement un oeil puis le second un ou deux jours plus tard. Les yeux coulent beaucoup, et on peut observer à la fois un gonflement sur le pourtour des paupières et une présence de sang dans le coin intérieur.
En plus de cela, d'autres signes peuvent être présents : une fatigue, une fièvre, des signes respiratoires comme de la toux ou des éternuements...

Chez l'être humain, les symptômes de la chlamydiose sont généralement peu graves.
Ils prennent la forme d'une conjonctivite et/ou d'un syndrome grippal, accompagnés parfois une angine, une anorexie et/ou une photophobie (c'est-à-dire une intolérance à la lumière).
Le risque de contamination est toutefois peu important : pour cette raison, la chlamydiose est considérée comme une zoonose rare.

La leptospirose est causée par la bactérie Leptospira. Identifiée depuis longtemps comme zoonose du chien, elle est également depuis plus récemment observée chez les chats, qui y sont toutefois plus résistants.
Cette maladie s’attaque avant tout aux rongeurs, qui en sont pour la plupart des porteurs sains et n’en sont donc pas véritablement malades. La bactérie se retrouve en grande quantité dans l’urine des rongeurs affectés, qui souillent alors leur environnement, notamment les rivières, étangs et ruisseaux, où elle peut survivre plusieurs semaines. Un chat ayant accès à l’extérieur peut être contaminé en buvant cette eau ou en chassant des rongeurs malades. La bactérie s’installe alors dans le sang de l’animal, où elle se multiplie et atteint les organes.

La transmission de la leptospirose du chat à l’Homme se fait par contact direct avec l’urine de l’animal. Une peau saine et sans lésions est une barrière efficace contre la maladie, qui ne peut entrer dans l’organisme que par une plaie ou par les muqueuses. Ainsi, il est important de ne pas mettre ses mains dans la bouche ou dans le nez et de ne pas se frotter les yeux après avoir manipulé l’urine - ou quoi que ce soit qui pourrait être contaminé par l’urine - d’un chat malade.
La transmission de la leptospirose à l’Homme est plutôt rare (environ 300 cas par an en France), mais l’issue peut être fatale.

Contrairement au chien, qui résiste plutôt mal à la leptospirore, le chat la tolère bien, et manifeste rarement des symptômes.
Si certains apparaissent toutefois, il s’agit dans la plupart des cas de symptômes généraux, comme une simple fièvre, un abattement et de l’anorexie. Le chat contaminé peut également avoir des grelottements, de la diarrhée et des douleurs musculaires. Ce n’est que rarement qu’il présente des symptômes plus graves, comme une jaunisse, et la mort du chat est une issue exceptionnelle.

Les premiers symptômes de la leptospirose chez l’Homme apparaissent 4 jours à 3 semaines après la contamination. Ils sont assez proches de ceux de la grippe : frissons, fièvre, maux de tête et vomissements.
Par la suite, deux évolutions sont possibles. La personne contaminée peut soit souffrir de la forme légère de la maladie, qui n’empire pas et n’est que très rarement fatale. En revanche, la forme sévère de la leptospirose peut causer une jaunisse, une défaillance des reins et du foie, une atteinte pulmonaire, une méningite, voire même des convulsions, une septicémie et un coma. De fait, si cette forme n’est pas traitée ou ne l’est pas assez rapidement, elle peut entraîner la mort.
La pasteurellose est une maladie très répandue chez les chats, puisqu’environ la moitié en sont porteurs.
Il s'agit d'une infection bactérienne causée par la bactérie Pasteurella multocida, qui se trouve dans le tube digestif et la salive d’environ 70 à 90% des chats. En temps normal, elle est tout à fait bien tolérée par l’organisme de l’animal. Cependant, en cas d’affaiblissement de l’état général de ce dernier, par exemple à cause d’une infection, elle peut déclencher la maladie.

La transmission de la pasteurellose à l’Homme est chose courante : selon les années, en France, on compte entre 10 et 50 cas pour 100.000 habitants.
Ce chiffre est directement corrélé au nombre de morsures. En effet, à la suite d'une morsure de chat, il y a une chance sur deux de contracter la pasteurellose.
La pasteurellose se transmet donc à l’Homme surtout par morsure, mais une transmission par griffure du chat ou par léchage d’une plaie est également possible. Elle peut aussi survenir par simple inhalation lors de la manipulation de l’animal, mais ce cas est toutefois très rare.

Dans la grande majorité des cas, un chat porteur de pasteurellose ne montre aucun symptôme, puisque le germe est parfaitement toléré par son organisme. Il en résulte qu’il est très difficile de savoir si un animal en est affecté.
Néanmoins, dans le cas d’un déclenchement de la maladie, elle peut se manifester par des abcès sous-cutanés et un pyothorax (épanchement de pus entre les deux feuillets de la plèvre), une infection du système respiratoire, et plus rarement une infection généralisée.

En cas de transmission de la pasteurellose du chat à l’Homme, un œdème ainsi qu’une forte douleur apparaissent à l’endroit du traumatisme trois à six heures après la morsure ou la griffure. L’œdème est en général dur, chaud et rouge. Une fièvre peut aussi se déclarer.
Il faut alors se rendre immédiatement chez le médecin afin qu’il prescrive un traitement à base d’antibiotiques. En effet, si la pasteurellose n’est pas soignée rapidement, des complications peuvent apparaître, comme des problèmes ostéo-articulaires (notamment une tendinite et de l’arthrite) à l’endroit de la plaie, une atteinte des voies respiratoires, voire une infection généralisée susceptible de causer un choc septique (et donc potentiellement la mort, même si une telle issue est rarissime).

La teigne, ou dermatophytose, est une maladie provoquée par des champignons microscopiques filamenteux appelés dermatophytes, qui se situent sur la peau et les griffes.
Ces champignons se transmettent d’un chat à l’autre via leurs spores, c’est-à-dire les cellules qui se détachent du champignon. Ces spores peuvent survivre pendant 18 mois dans l’environnement, et l’air d’une maison où vit un chat touché par la teigne peut contenir jusqu’à 1.000 spores / m3.
La transmission de la teigne du chat à l’Homme se fait également par contact avec les spores qui se trouvent dans l’environnement (contamination indirecte) ou en étant en contact direct avec un chat touché par la maladie (contamination directe).

La teigne entraîne des lésions circulaires dépourvues de poils, principalement sur la tête, les oreilles et le ventre de l’animal.
Aux débuts de la maladie, ces lésions peuvent faire penser à des piqûres de moustique, et peuvent passer inaperçues sur un individu à poils longs. Cependant, elles ne grattent pas forcément, si bien que la maladie peut passer inaperçue dans un premier temps.
Le champignon s’attaque aux poils, les fragilise, et les fait tomber. Ainsi, le premier signe réellement visible de la maladie est souvent un pelage irrégulier et une chute des poils, surtout s’il est d’un chat à poils longs. Au fur et à mesure que la maladie évolue, des croûtes peuvent apparaître au centre ou à la périphérie des lésions. La présence de pellicules est un autre signe qu’un chat est atteint de teigne.
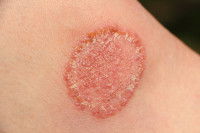
Au contact de la peau humaine, les spores du champignon germent et provoquent des lésions circulaires et rouges un peu partout sur le corps.
Comme chez le chat, ces lésions peuvent parfois causer des démangeaisons. Elles présentent un halo très rouge à leur périphérie et peuvent devenir croûteuses. Par contre, contrairement à d’autres formes de teigne, la teigne n’entraîne pas de lésions dans le cuir chevelu.
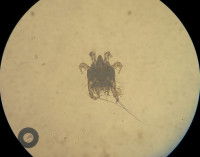
La gale est une maladie cutanée inflammatoire causée par des parasites appelés acariens. C’est une maladie assez rare chez le chat, mais elle peut être très inconfortable pour lui. Il la contracte par un contact avec un animal galeux, qu'il s'agisse d'un chat ou d'une autre espèce (notamment chien ou renard).
Il existe deux sortes de gale chez le chat : la gale notoédrique et la gale sarcoptique. La première, très rare en France mais très contagieuse, touche beaucoup plus de chats que de chiens, provoque de fortes démangeaisons, et se manifeste avant tout sur les oreilles du chat avant de se répandre dans le cou et sur le reste du corps. La seconde est en revanche plus courante chez le chien que chez le chat, provoque de fortes démangeaisons et a tendance à s’accompagner d’une maladie entraînant une faiblesse immunitaire.
La transmission de la gale du chat à l’Homme se fait également par contact direct avec un animal malade, notamment en le caressant ou en le prenant dans ses bras.

Si le chat est atteint de gale notoédrique, les fortes démangeaisons qu’il subit au niveau de sa tête font qu’il se gratte énormément, ce qui cause des ulcères hémorragiques, des croûtes et des chutes de poils. Sans traitement, la maladie se répand dans le cou puis sur le reste du corps.
Si le chat est atteint de gale sarcoptique, des papules surmontées de croûtelles font leur apparitions (boutons de gale), d’abord sur le bord des oreilles, puis au niveau de l’abdomen, des flancs et des coudes. La peau devient grisâtre, croûteuse et épaisse. Il est également possible que le chat perde du poids.
Dans les deux cas, l’animal est agité et a tendance à beaucoup gratter et lécher les zones infectées de son corps.
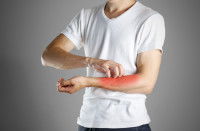
En cas de transmission de la gale à l’Homme, la maladie se manifeste par des démangeaisons, des rougeurs et/ou des boutons sur les parties du corps qui ont été en contact direct avec un chat galeux. Des lésions peuvent d’ailleurs apparaître si la personne se gratte intensément.
Ces démangeaisons partent toutefois rapidement avec un traitement médical approprié. Les médecins prescrivent essentiellement des comprimés d’ivermectine ou une crème de permethrine, surtout pour les enfants et les femmes enceintes ; ces traitements ont comme objectif de tuer les parasites. Les acariens ne disparaissent en effet pas tous seuls ; sans traitement, des complications telles de que l’eczéma ou d’autres maladies de la peau peuvent survenir.

Il existe beaucoup moins de zoonoses du chat que du chien : hormis la pasteurellose et la maladie des griffes du chat, elles sont plutôt rares.
Cependant, les conséquences de ces différentes maladies pouvant être graves pour l'animal comme pour l’Homme, il convient de tout mettre en œuvre pour les éviter.
De ce fait, il est recommandé de :
Par ailleurs, un humain est d’autant plus susceptible de contracter une zoonose que son système immunitaire est affaibli, par exemple du fait d’une longue période de stress ou de fatigue, d’une ablation de la rate (intervention à la suite de laquelle l’organisme est plus sensible aux infections bactériennes) ou encore de maladies qui affaiblissent les défenses immunitaires, telles que le SIDA ou, dans une moindre mesure, la grippe, le diabète ou une maladie rénale. Dans la même logique, les enfants et les personnes âgées sont davantage exposées au risque de contracter une zoonose. Il convient donc d’être particulièrement prudent dans ces différents cas de figure.